Prescription par les infirmières puéricultrices de dispositifs médicaux de soutien à l’allaitement
Le droit de prescription des dispositifs de soutien à l'allaitement par les infirmières puéricultrices constitue une avancée majeure pour la profession. En attendant les textes réglementaires qui permettront son application, toute puéricultrice peut s'informer sur les modalités de prescription et de remboursement de ces matériels. Parce que le soutien à l'allaitement ne se limite pas à une ordonnance, la puéricultrice accompagne de manière individualisée et suivie les mères ayant recours à un tire-lait, quelle qu'en soit la raison.
Mots clés : allaitement maternel, lactation, prescription puéricultrice, tétée, tire-lait
En vigueur depuis le 9 février 2022, l'article L4311-1 du Code de la santé publique stipule que « sauf en cas d'indication contraire du médecin, l'infirmier ou l'infirmière titulaire du diplôme d'État de puéricultrice peut prescrire des dispositifs médicaux de soutien à l'allaitement. Un arrêté des ministres chargés de la santé et de la Sécurité sociale fixe la liste des dispositifs médicaux concernés » [1].
Concernant toute infirmière puéricultrice (IPDE) en exercice légal , cette disposition représente leur premier acte exclusif, c'est-à-dire pouvant uniquement être réalisé par des IPDE, et en aucun cas par d'autres infirmières (infirmier diplômé d'État, infirmier anesthésiste diplômé d'État, infirmier de bloc opératoire diplômé d'État).
Cette avancée législative majeure fait suite à une proposition d'amendement de l'Association nationale des puéricultrice(teur)s diplômé(e)s et des étudiants (ANPDE), dès 2019, dans le cadre du projet de loi Ma santé 2022. Rejetée dans un premier temps, malgré le soutien de nombreux députés, la proposition a ensuite été réintégrée dans la loi dite Taquet du 7 février 2022 relative à la protection des enfants [2], soutenue notamment par la députée Michèle Peyron, membre d'honneur de l'ANPDE.
Les textes réglementaires permettant l'application de cette loi sont attendus prochainement. Le Collège des infirmier(ère)s puériculteur(trice)s travaille activement avec la Direction générale de l'offre de soins et la Caisse nationale d'assurance maladie sur ce sujet. Parmi les dispositifs médicaux concernés, outre les locations de tire-laits électriques, sont notamment espérées les sondes et seringues nécessaires à la confection de dispositifs d'aide à la lactation.
Prescription de location de tire-lait électrique
Il nous semble intéressant de guider les infirmières puéricultrices dans leurs futures prescriptions de location de tire-laits électriques, en se basant sur la réglementation actuellement en vigueur en termes de remboursement et de modalités de prescription.
Remboursement
La Sécurité sociale prend en charge la location d'un tire-lait électrique dans tous les cas d'allaitement maternel, quelles que soient la raison de son utilisation, la modalité d'allaitement (exclusif ou partiel) ou sa durée [3]. Elle fixe les caractéristiques techniques auxquelles les appareils doivent répondre pour être soumis au remboursement, parmi lesquelles l'utilisation en simple et double pompage, le fonctionnement en deux phases (stimulation/expression) et/ou le réglage automatique ou manuel des puissances et fréquences d'aspiration, ainsi que la présence d'un système anti-retour (garantissant l'absence de contamination croisée). Des dérogations étaient accordées pour les appareils déjà en circulation. Toutefois, celles-ci sont supprimées depuis le 1er janvier 2023.
La base de remboursement de la Sécurité sociale comprend la location hebdomadaire (7,50 euros, sans facturation de dépassement possible par les pharmacies ou prestataires) ainsi que l'achat des consommables, à raison de deux sets (téterelles, flacon de recueil et tube de raccordement) par an, aux tarifs de 12 euros pour un simple pompage (prix limite de vente fixé à 20 euros) et 22 euros pour un double pompage (prix limite de vente fixé à 37 euros).
La prise en charge est de 100 % dans le cadre de l'assurance maternité si la prescription est établie dans les douze jours suivant la naissance. Ensuite, elle passe à 60 % dans le cadre de l'assurance maladie, complétée par la mutuelle. Cette dernière peut également rembourser l'éventuel reste à charge sur l'achat des consommables.
Bien prescrire
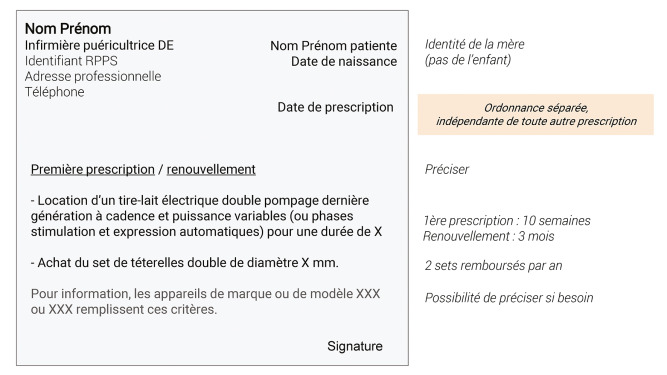
La prescription de location de tire-lait électrique, qu'elle soit manuscrite ou informatisée, se fait aux nom et date de naissance de la mère sur une ordonnance séparée, indépendante de toute autre prescription. Le document comporte indispensablement la signature et l'identification du ou de la professionnel(le) (nom, prénom, profession3 , répertoire partagé des professionnels de santé et coordonnées professionnelles), ainsi que la date de prescription et la dénomination du dispositif. Il est également nécessaire d'y faire figurer la durée de location, soit dix semaines pour une première prescription et trois mois pour un renouvellement, ainsi que la désignation du dispositif ; les mentions "dernière génération", "à cadence et puissance variables" ou "avec phases de stimulation et d'expression automatiques" peuvent par exemple être utilisées, ensemble ou séparément (Figure 1).
Pour être remboursé, l'achat du set de consommables doit obligatoirement être prescrit. Il est recommandé de préciser le diamètre des téterelles adaptées à la mère afin d'éviter toute distribution de matériel inadéquat. Pour cela, les mamelons seront mesurés à l'aide d'une réglette spécifique (y compris lors des renouvellements, car leur taille peut varier en cours de lactation), idéalement après une tétée ou une session d'expression. En cas de taille sensiblement différente entre les deux seins, il est possible de prescrire deux sets.
Accompagnement de la prescription
Le soutien à l'allaitement ne se réduit pas à une ordonnance. Il est nécessaire de connaître les bases de la physiologie de la lactation afin de proposer à bon escient l'utilisation d'un tire-lait et de transmettre les conseils d'usage adaptés à la situation.
Rappels concernant la physiologie de la lactation
La régulation de la lactation est complexe et multifactorielle. Dans un contexte favorable (développement de la glande mammaire et climat hormonal adapté), elle dépend essentiellement d'une stimulation adéquate et de la vidange des seins, que ce soit par la succion ou par l'expression.
La synthèse du lait est permise par la prolactine, hormone hypothalomo-hypophysaire dont les taux sériques augmentent notablement au cours de la grossesse, et sont de ce fait plus faibles après une naissance très prématurée. Aux taux de base, très augmentés à la naissance, s'ajoutent des pics à chaque tétée : lorsque celles-ci sont rapprochées, les taux restent élevés ; lorsqu'elles sont espacées, ils redeviennent bas entre chaque tétée. Les pics sont par ailleurs plus importants en cas de stimulation bilatérale (succion simultanée de jumeaux ou utilisation du tire-lait en double pompage).
L'éjection du lait est, quant à elle, régulée par une autre hormone bien connue, celle de l'attachement et du bien-être, l'ocytocine.
L'éjection de lait par contraction des cellules myoépithéliales recouvrant les alvéoles de la glande mammaire est un processus involontaire, pouvant être inhibé par le stress : comme pour l'accouchement, le cerveau de l'intellect doit se mettre au repos afin de réduire son contrôle sur les structures plus archaïques, dont le rôle est de sécréter les hormones. Des substances peuvent également inhiber la réponse ocytocique, comme l'alcool, les opiacés, etc.
Le volume de lait produit est régulé indépendamment dans chaque sein par rétrocontrôle négatif, via les taux intracellulaires et lactés de prolactine. Une différence plus ou moins significative de production entre les deux seins est retrouvée chez de nombreuses mères, qui peuvent ainsi être rassurées par les professionnels à ce propos. Les six premières semaines post-partum représentent la délicate période de calibrage de la lactation, où les volumes de lait exprimés ou tétés favorisent – ou non – une lactation suffisante et durable.
Le déterminant le plus important de la quantité de lait produite est donc l'efficacité et la fréquence de l'extraction. Tout ce qui les diminue limite la production : succion inefficace, tétées insuffisantes ou limitées, usage d'une sucette à la place des tétées, "compléments" non indispensables, usage non optimal du tire-lait, etc.
Bénéfices de l'usage d'un tire-lait électrique
Le tire-lait électrique est donc un dispositif particulièrement utile pour lancer, maintenir ou augmenter la production lactée lorsque les tétées au sein sont impossibles, insuffisantes ou inefficaces : dans les cas de nouveau-né hypotonique, prématuré ou hospitalisé, d'une prise de poids insuffisante, d'une succion inefficace ou non optimale, ou de toute séparation mère-enfant dans le cadre d'un projet d'allaitement, et ce, quel que soit l'âge de l'enfant (en raison de l'état de santé de la mère ou de l'enfant, de l'activité professionnelle de la mère, d'une garde alternée, d'un voyage, etc.).
Certaines mères font également le choix de nourrir leur enfant avec leur lait, mais autrement qu'au sein : c'est ce qu'on appelle le tire-allaitement.
La relactation (reprise d'une lactation après un arrêt plus ou moins long) ainsi que l'induction d'une lactation (chez une femme n'ayant pas été enceinte, par exemple en cas d'adoption ou de coparentalité) nécessitent l'utilisation intensive du tire-lait.
Enfin, les femmes souhaitant faire don de leur lait au lactarium ont besoin d'un tire-lait adéquat.
Conseils à apporter aux mères
Si le pharmacien facture à la Sécurité sociale un forfait de mise à disposition de 30 euros, comprenant « une information aux mères allaitantes sur l'utilisation du tire-lait et la conservation du lait maternel […], il appartient aux prescripteurs de donner toutes les informations nécessaires sur l'allaitement et en particulier sur les conditions de conservation du lait et les mesures d'hygiène à respecter » [3].
Lors de la prescription ou de l'accompagnement à la première utilisation du tire-lait, il est donc nécessaire d'expliquer à la mère comment bien l'utiliser : commencer en phase "stimulation" (cycles rapides à faible dépression) pour quelques minutes, puis basculer en phase "expression" (cycles lents et plus profonds) lorsque le réflexe d'éjection est présent ; idéalement, chercher la force d'aspiration maximale confortable en augmentant progressivement celle-ci, puis en la diminuant d'un cran lorsque cela devient inconfortable.
Concernant les conditions de recueil et de conservation du lait, un livret récapitulatif utile est celui édité par le ministère de la Santé et de la Prévention "Comment bien recueillir, conserver et transporter le lait maternel en toute sécurité" [4]. De nombreux outils résument sous forme de tableau les durées de conservation du lait maternel selon les normes de l'Agence française de sécurité sanitaire des aliments et/ou internationales : post-it, magnets, fiche, etc.
Certaines pharmacies ne disposent pas de modèles de tire-laits adéquats. Toutefois, les tire-laits électriques peuvent également se louer auprès de prestataires de service spécialisés.
L'utilisation d'un tire-lait peut s'avérer complexe, selon sa situation, sa physiologie, ses représentations, sa culture, etc. L'IPDE, tout en faisant preuve d'empathie, est en mesure d'expliquer que les choses s'améliorent avec l'expérience et donner des astuces pour faciliter le recueil, comme s'installer confortablement, favoriser la détente (musique, massage, câlin – d'un autre enfant ou du/de la conjoint(e) par exemple) et, bien sûr, se connecter à son bébé : regarder des photos ou des vidéos, sentir un objet ayant son odeur, exprimer son lait pendant une tétée, une séance de peau à peau. Bref, tout ce qui va déclencher la sécrétion d'ocytocine.
Comme dans tout accompagnement de qualité, les informations et les conseils pratiques seront individualisés, prenant en compte la situation et l'objectif de l'usage du tire-lait (encadré 1).
Encadré 1 : Repères pour l'usage du tire-lait électrique
• Pour initier la lactation : viser sept à huit sessions par 24 heures dont une fois la nuit.
• Pour entretenir la lactation : après la période de calibrage, exprimer au rythme habituel de l'enfant et ne pas garder les seins tendus.
• Pour augmenter la lactation : accroître la fréquence des sessions d'expression et associer l'expression manuelle.
Dans le cadre d'une naissance prématurée mais, par extension, en cas de souhait d'augmenter la production quel que soit le contexte, l'utilisation de la méthode Jane Morton est à encourager. La pédiatre américaine a mis au point une séquence combinant expression manuelle et tire-lait électrique, permettant d'augmenter la lactation des mères d'enfants prématurés [5].
Il est utile de recommander, pour un temps quotidien équivalent, de réaliser fréquemment des sessions de courte durée (pas plus de vingt minutes) plutôt que de longues sessions espacées. De fait, il faut prendre garde à la perception trompeuse du volume de lait recueilli après un long intervalle de temps : raisonner en volumes par 24 heures plutôt que par recueil.
On peut aussi donner aux mères des repères de volume attendus : 500 à 750 mL par 24 heures à quinze jours post-partum, 800 mL à 1 L par 24 heures à partir d'un mois et jusqu'à la diversification ; soit, dans le cas d'une reprise d'activité professionnelle par exemple, environ 300 mL pour une journée de séparation de huit heures – ce qui est loin des quantités souvent consommées par des enfants du même âge nourris avec des préparations pour nourrisson.
Suivi de la prescription
Le suivi est organisé au minimum au rythme des renouvellements de prescription (dix semaines, puis trois mois). Certaines situations requièrent un suivi plus rapproché, en cas de faible prise de poids, de douleurs ou crevasses, etc.
Lors de chaque consultation, il convient de réaliser un point d'étape sur l'allaitement en général, et sur la situation ayant mené à l'utilisation d'un tire-lait en particulier. À la lumière de l'objectif initial de la mère et de l'évolution de son projet, les conseils d'usage sont réajustés. L'adéquation du matériel est vérifiée, les tailles de téterelles remesurées, si nécessaire.
Pour toute question ou en cas de doute, la prise d'avis ou l'orientation vers une collègue spécifiquement formée à l'allaitement maternel (titulaire d'un diplôme universitaire en lactation humaine et allaitement maternel ou certifiée International Board Certified Lactation Consultant) est souhaitable.
Conclusion
Constituant le premier acte exclusif des IPDE, le droit de prescription des dispositifs de soutien à l'allaitement maternel est une avancée majeure pour la profession. Les textes réglementaires permettant l'application de la loi du 7 janvier 2022 sont attendus prochainement.
Il est utile de guider d'ores et déjà les puéricultrices dans leurs futures prescriptions de location de tire-laits électriques, premier dispositif concerné, en s'attardant notamment sur les éléments indispensables à y faire figurer ainsi que sur les modalités de remboursement par la Sécurité sociale, conformément à la réglementation en vigueur.
Pour soutenir les mères dans leur allaitement, au-delà de la prescription, une bonne connaissance de la physiologie de la lactation et des modalités de recueil du lait permettra de prodiguer des conseils individualisés, ajustés à leur projet.
Citer :
Ledon E. Prescription par les infirmières puéricultrices de dispositifs médicaux de soutien à l'allaitement. Cahiers de la puéricultrice 2023 ; 363 : 22-26
Références
[1] Code de la santé publique. Article L4311-1. LEGIARTI000045137201.
[2] Loi n˚ 2022-140 du 7 février 2022 relative à la protection des enfants. JORFTEXT000045133771.
[3] Arrêté du 11 mars 2019 portant modification des modalités de prise en charge des tire-laits inscrits au titre Ier de la liste prévue à l'article L. 165-1 (LPP) du Code de la sécurité sociale. JORFTEXT000038219812.
[4] Ministère de la Santé et des Solidarités. Comment bien recueillir, conserver et transporter le lait maternel en toute sécurité. Depliant_lait_maternel_2013.pdf.
[5] Morton J., Hall J.Y., Wong R.J., et al. Combining hand techniques with electric pumping increases milk production in mothers of preterm infants J Perinatol 2009 ; 29 (11) : 757-764